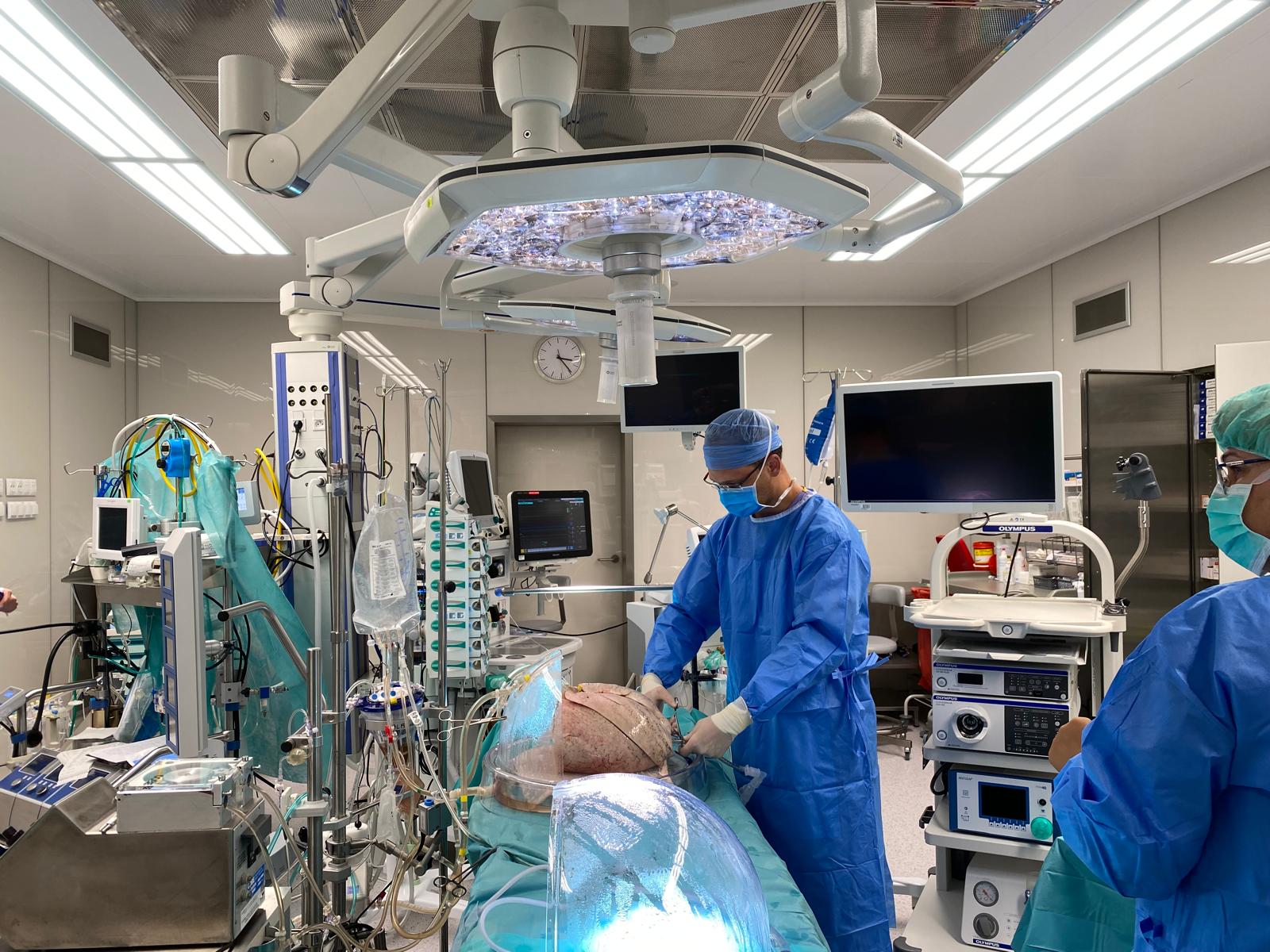
Już 10 pacjentów Uniwersyteckiego Centrum Klinicznego w Gdańsku otrzymało płuca, które wcześniej regenerowane były za pomocą perfuzji ex vivo. Zdaniem lekarzy procedura jest bardzo skuteczną drogą do poszerzania bazy potencjalnych dawców.
Przeczytaj także: Maszyna zamiast serca
Jak przypomina UCK, EVLP (ang. ex vivo lung perfusion), czyli perfuzja płucna ex vivo daje szansę na wykorzystanie do transplantacji płuc, które w momencie pobrania od dawcy są sklasyfikowane jako nienadające się do bezpośredniego przeszczepienia. To płuca od dawców wielonarządowych, którzy przez dłuższy czas przebywali na oddziale intensywnej terapii i byli podłączeni do aparatury. Płuca pacjenta podłączonego do respiratora, który przez dłuższy czas leży w łóżku, nie rozprężają prawidłowo, jest w nich woda, czasami dochodzi również do infekcji bakteryjnej.
– Wszyscy widzimy statystyki i mamy świadomość, że w Polsce z narządami do przeszczepiania jest problem. Jeżeli istnieje rozwiązanie, które może poszerzyć bazę dawców, a co za tym idzie, skuteczniej pomagać chorym, to należy po nie sięgnąć – mówi dr n. o zdr. Jakub Kraszewski, dyrektor naczelny Uniwersyteckiego Centrum Klinicznego
Płuca mogą się zregenerować
– W trakcie perfuzji „poza organizmem”, czyli ex vivo, płuca przebywają w środowisku idealnym. Dotyczy to temperatury, ciśnienia, krążenia oraz parametrów wentylacyjnych. Używamy również specjalnego płynu, który ułatwia krążenie i ściąga nadmierną wodę z płuc. W tym czasie dokonuje się niejako samoistna naprawa narządu – tłumaczy dr n. med. Wojciech Karolak z Kliniki Kardiochirurgii Uniwersyteckiego Centrum Klinicznego, cytowany w komunikacie placówki.
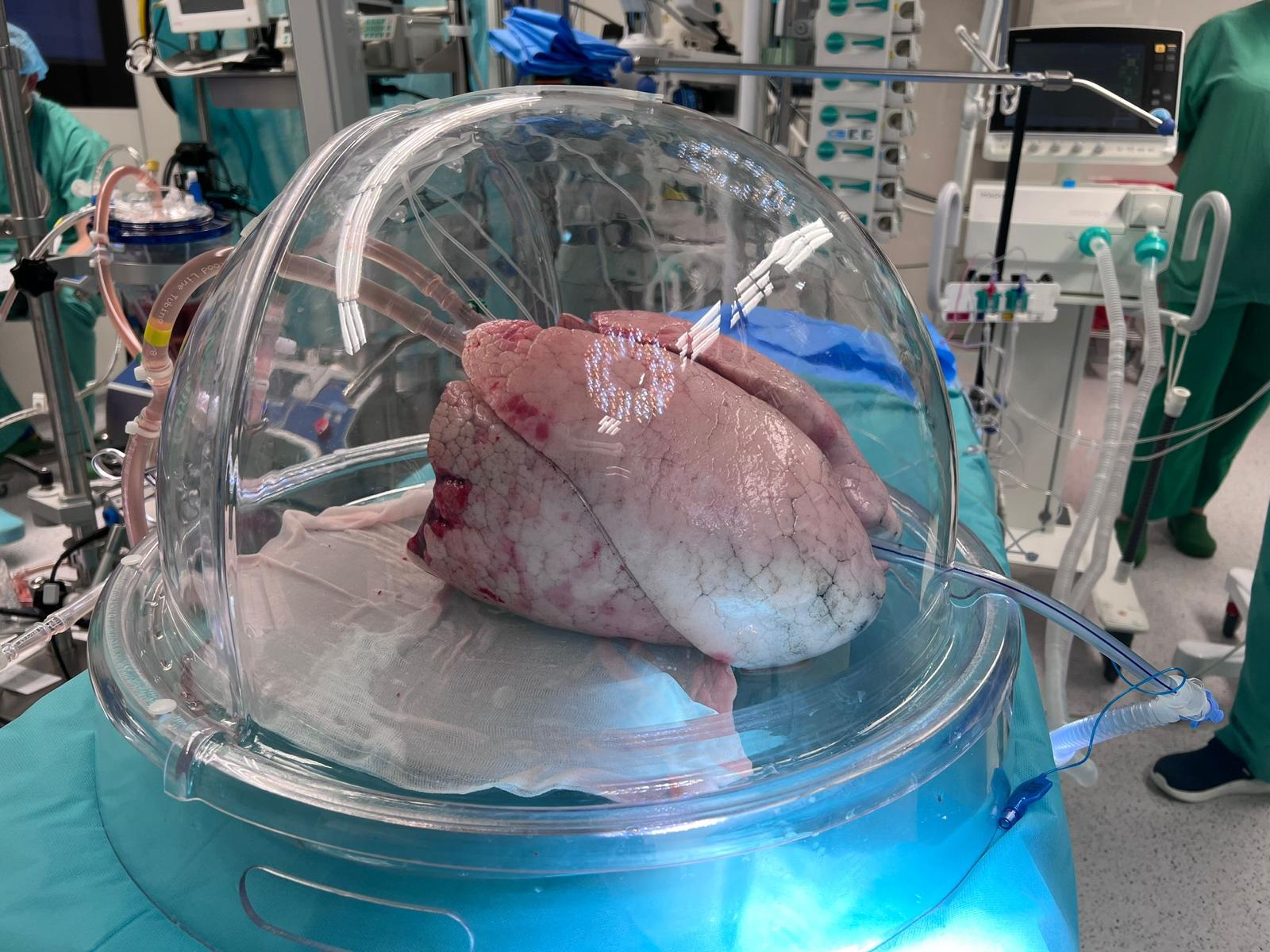
Płuca mogą być podłączone do aparatury od 4 do 6 godzin. Co 60 minut ocenia się ich parametry przeprowadzając m.in. rentgen narządu czy bronchoskopię. Gdy lekarze są pewni, że płuca działają prawidłowo, podejmują decyzję o transplantacji.
Szacuje się, że tylko 15 procent płuc od dawców wielonarządowych nadaje się bezpośrednio do przeszczepienia. – Pozostałe 85 procent należy podzielić na pół – jedna połówka to narządy, których nie można wykorzystać, druga to narządy, które budzą wątpliwości. Dzięki perfuzji płuc ex vivo możemy właśnie korzystać z tych, które budzą wątpliwości. Możemy prowadzić ich regenerację i powtórnie ocenić, czy wymiana gazowa poprawiła się w stosunku do stanu pierwotnego. I to jest główny cel – żeby zwiększyć „pulę” płuc dostępnych dla chorych – podkreśla dr Karolak.
Ważna jest także logistyka
Jak mówi specjalista, ważny jest jeszcze aspekt logistyczny. – Wiemy z badań prowadzonych przez doświadczone ośrodki, że ex vivo nie uszkodzi płuc. Ich stan może się jedynie polepszyć. To ma kolosalne znaczenie w przypadku pobierania narządów. Jeżeli jest pilny biorca wątroby i jest na miejscu, a biorca płuc jest nadal transportowany, to możemy pozwolić sobie na to, żeby pojechać, pobrać płuca, podłączyć je do maszyny ex vivo i poczekać, aż biorca dotrze na miejsce. Co więcej, przy wykorzystaniu platformy ex-vivo możemy transplantacje płuc ustawić jako planowy zabieg następnego dnia. Cały proces transplantacji – począwszy od pobrania, transportu i przeszczepienia jest bardzo skomplikowany i wyczerpujący. Jeżeli zespół przeszczepiający jest wypoczęty, to praca jest zdecydowanie efektywniejsza – mówi dr. Karola.
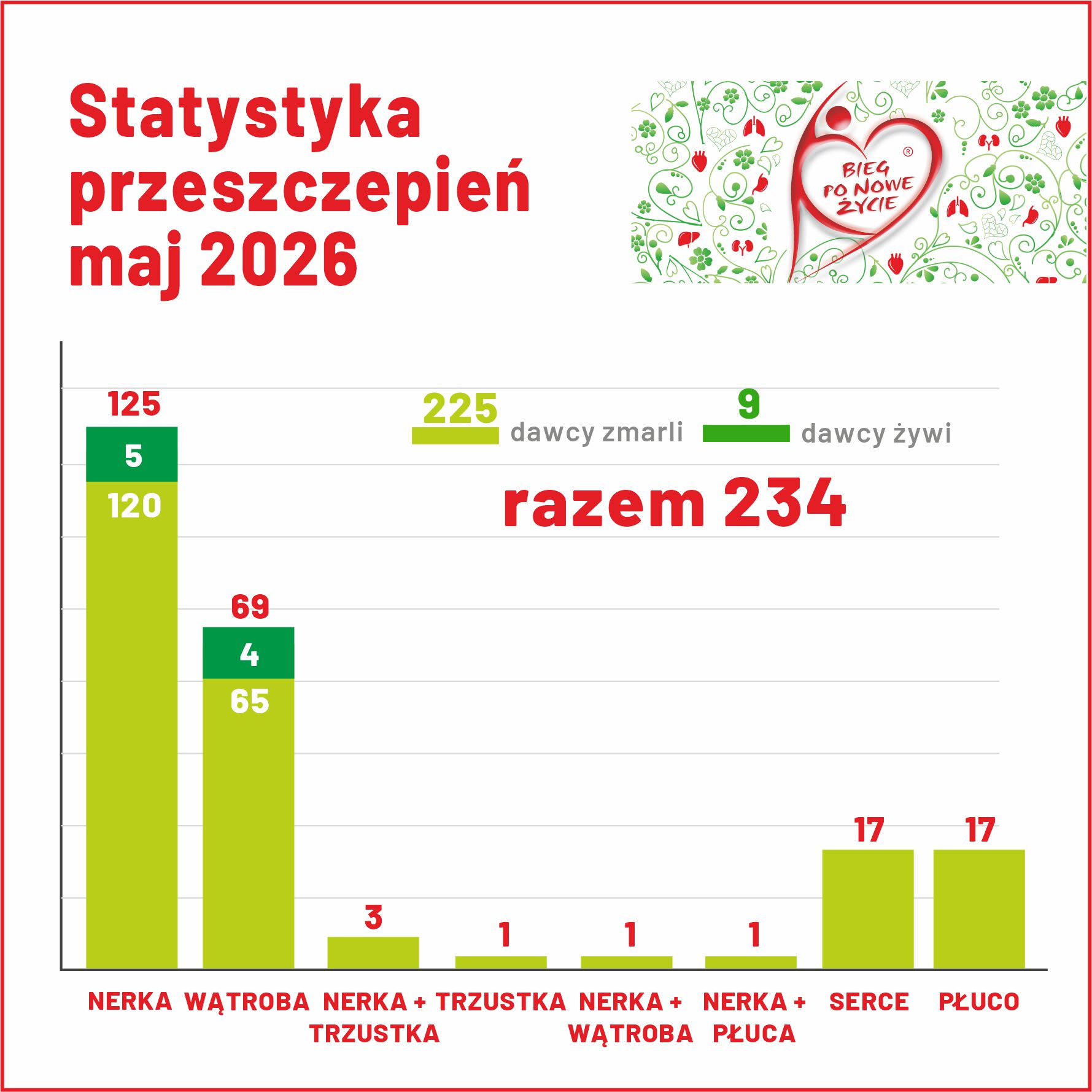
W UCK od 2023 roku, czyli od momentu, kiedy lekarze wprowadzili zastosowanie kliniczne EVLP, przeprowadzono już 18 perfuzji, z czego 10 narządów zostało doprowadzonych do stanu optymalnego i wykorzystano je do transplantacji.
– Jeżeli chodzi o zdrowie pacjentów, to poza jednym, wszyscy są już w domu. I to jest świetna sprawa – mówi transplantolog.
Wdrożenie procedury perfuzji płuc ex vivo w UCK było możliwe dzięki aktywnemu wsparciu dyrekcji szpitala oraz Ministerstwu Zdrowia i środkom z Narodowego Programu Transplantacyjnemu.
– Przyznam, że nadal bardzo mocno liczymy na wsparcie tego programu. Mamy również nadzieję, że z czasem ex vivo wejdzie w zbiór świadczeń refundowanych. To nie jest procedura eksperymentalna, jest ona wykonywana niemalże na całym świecie. Jest dobrze opisana, uznana i bezpieczna. To jest game changer – mówi dr Wojciech Karolak.
Zdjęcia: UCK